Chronic noncancer pain: characteristics of patients prescribed opioids by community physicians and referred to a tertiary pain clinic
- PMID: 21402957
- PMCID: PMC3056702
Chronic noncancer pain: characteristics of patients prescribed opioids by community physicians and referred to a tertiary pain clinic
Abstract
Objective: To describe the characteristics of patients with chronic noncancer pain (CNCP) prescribed opioids by community physicians and referred to a tertiary pain clinic.
Design: Cross-sectional, descriptive study.
Setting: A tertiary care, hospital-based pain clinic in Toronto, Ont.
Participants: A total of 455 consecutive patients newly referred to the pain clinic by community physicians.
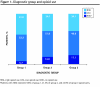
Main outcome measures: Data on demographic characteristics, pain ratings, and medication intake were obtained using standardized collection forms and retrospective chart review. Patients were classified by diagnosis: group 1 patients had biomedical disorders only, group 2 patients had biomedical disorders and psychological factors, and group 3 patients had psychological factors only. Patients were also categorized based on opioid use: no opioid use (NOU); low opioid use (LOU), with a daily morphine-equivalent dosage (MED) of 200 mg or less; or high opioid use (HOU), with a daily MED of more than 200 mg.
Results: In the general study population, 63% of patients were taking opioids, with 1 in 5 exceeding an MED of 200 mg daily. In group 1, 59% of patients used opioids and 10% had HOU; 66% of patients in groups 2 and 3 were taking opioids, with 21% and 26% classified as having HOU. The mean (SD) daily MED for groups 2 and 3 HOU patients combined was significantly higher than that of group 1 HOU patients: 575.7 (472.9) mg/d versus 284.9 (74.6) mg/d, respectively. Men were twice as likely as women to have HOU; Canadian-born patients were 3 times as likely as foreign-born patients to have HOU. Psychoactive drugs were coprescribed in 61% of LOU patients and 76% of HOU patients. Greater opioid use was associated with group 2 and 3 diagnoses, male sex, Canadian-born origin, and high pain scores.
Conclusion: Our results indicate that male, Canadian-born CNCP patients presenting with psychological morbidity or comorbidity and reporting higher pain severity ratings were more likely to receive opioids. Additionally, many CNCP patients referred to our tertiary care pain clinic were receiving opioids in excess of a 200-mg/d MED. More studies are needed to determine which factors lead to high-dose opioid prescribing in a subset of this CNCP population.
Objectif: Décrire les caractéristiques des patients à qui les médecins de ville prescrivent des opiacés pour des douleurs chroniques non cancéreuses (DCNC) et qui sont dirigés vers une clinique tertiaire de la douleur.
Type d’étude: Étude descriptive transversale.
Contexte: Une clinique de la douleur intra-hospitalière prodiguant des soins tertiaires à Toronto, Ontario.
Participants: Un total de 455 patients consécutifs nouvellement dirigés à la clinique de la douleur par des médecins de ville.
Principaux paramètres à l’étude: Les données sur les caractéristiques démographiques, l’évaluation de la douleur et les médicaments consommés ont été obtenues à l’aide de formulaires standardisés et grâce à une revue rétrospective de dossiers. Les patients étaient classés en fonction du diagnostic : ceux du groupe 1 avaient uniquement des affections biomédicales, ceux du groupe 2 avaient des affections biomédicales et des facteurs psychologiques, et ceux du groupe 3, seulement des facteurs psychologiques. Les patients étaient aussi classés selon leur consommation d’opiacés : aucune utilisation; utilisation faible; utilisation d’au plus 200 mg d’équivalent de morphine par jour (ÉMD); ou utilisation élevée, avec au moins 200 mg d’ÉMD.
Résultats: Dans l’ensemble de la population à l’étude, 63 % des patients prenaient des opiacés et 1 patient sur 5 prenait une dose d’ÉMD excédant 200 mg. Dans le groupe 1, 59 % des patients prenaient des opiacés et 10 % en utilisaient beaucoup; 66 % des patients des groupes 2 et 3 prenaient des opiacés, 21 % et 26 % étant classés comme grands utilisateurs. Pour les patients des groupes 2 et 3 combinés, la moyenne (DS) d’ÉMD était significativement plus élevée que pour les patients du groupe 1 : 575,7 (472,9) mg/d versus 284,9 (74,6) mg/d, respectivement. Les hommes étaient deux fois plus susceptibles que les femmes d’avoir une consommation élevée; les patients d’origine canadienne étaient 3 fois plus susceptibles que ceux d’origine étrangère d’avoir une consommation élevée. Des médicaments psychoactifs étaient prescrits à 61 % des patients faisant un faible usage d’opiacés et à 76 % des grands consommateurs. Il y avait une association entre une plus forte consommation d’opiacés et les diagnostics correspondant aux groupes 2 et 3, le sexe masculin, l’origine canadienne et des scores de douleur élevés.
Conclusion: Nos résultats indiquent que les patients de sexe mâle souffrant de DCNC qui présentent des affections psychologiques ou de la comorbidité et qui cotent pour des niveaux de douleur plus élevés sont plus susceptibles de recevoir des opiacés. En outre, plusieurs patients dirigés à notre clinique de soins tertiaires pour des DCNC recevaient des doses d’ÉMD excédant 200 mg. Il faudra d’autres études pour déterminer les facteurs qui amènent à prescrire de fortes doses d’opiacés à un sous-groupe des patients qui souffrent de DCNC.
Figures
References
-
- Harden RN. Chronic opioid therapy: another reappraisal. APS Bulletin. 2002;12(1):8–10.
MeSH terms
Substances
LinkOut - more resources
Full Text Sources