[Trajectory of lumbar and sacral pedicular screws: Comparison between midline versus wiltse approach]
- PMID: 29142777
- PMCID: PMC5672659
- DOI: 10.4103/sni.sni_275_17
[Trajectory of lumbar and sacral pedicular screws: Comparison between midline versus wiltse approach]
Abstract
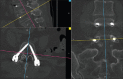
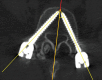
Objectives: To compare the posterolateral Wiltse approach and conventional Midline approach in short lumbosacral fusions in terms of the angle of convergence of pedicle screws.
Methods: We retrospectively reviewed computed tomography (CT) images of 76 lumbar and sacral pedicular screws that had been placed using a conventional midline approach (CA) (n = 38) and a Wiltse posterolateral approach (WA) (n = 38). All patients underwent short lumbosacral fusions from L3 to S1 for degenerative spinal disease. Screws with a bone gap >4 mm in any direction, cases with previous pedicular implants, and those with coronal plane curves >20° were excluded.
Results: Considering all implants, the angle of convergence was 23.3° (±15.8). The mean angulation in the WA group was 29.3° (±9.7), whereas in the CA group it was 17.2° (±0.6). This difference was statistically significant (P < 0.05).
Conclusions: In short, lumbosacral fusion employing the Wiltse approach allowed placement of pedicle implants with more convergence than the conventional midline approach. The clinical relevance of this is unknown, and prospective randomized studies are needed to clarify this.
Objetivos:: El objetivo de este estudio fue comparar, en fusiones lumbosacras cortas, el ángulo de convergencia de los tornillos pediculares entre el abordaje posterolateral tipo Wiltse y el abordaje mediano convencional.
Método:: Se revisaron en forma retrospectiva los controles en tomografía axial computada (TAC) de 76 tornillos pediculares lumbares y sacros colocados por vía posterior, mediante un abordaje mediano convencional (n: 38) o por vía posterolateral transmuscular tipo Wiltse (n: 38). Se incluyeron fusiones lumbosacras cortas desde L3 a S1, en pacientes adultos, con patología degenerativa. Se excluyeron los tornillos con una brecha ósea >4 mm en cualquier dirección, los casos con instrumentaciones pediculares previas y aquellos con curvas en el plano coronal mayores de 20°.
Resultados:: Considerando la totalidad de los implantes, el ángulo de convergencia fue de 23,3° (+/- 15,82). La angulación promedio, en el grupo AW, fue de 29,3° (+/- 9,72). En el grupo AC, el grado de convergencia de los implantes fue de 17,2° (+/- 10,58). Esta diferencia fue estadísticamente significativa (P < 0,0001). Para el grupo AW, el grado de convergencia según nivel fue el siguiente: L3: 31,2° (+/- 1,9); L4: 31,4° (+/- 2,76); L5: 31,1° (+/- 5,62); S1: 24,2° (+/- 12,16). El promedio del ángulo del tornillo según nivel para el grupo AC fue: L3: 16° (+/- 7,16); L4: 20,3° (+/- 6,9) L5: 15,9° (+/- 13,38); S1: 15,2° (+/- 14,32). Los implantes del grupo AW tuvieron ángulos significativamente más convergentes que el grupo AC en todos los segmentos explorados.
Conclusión:: En las fusiones lumbosacras cortas, la utilización del abordaje tipo Wiltse permitió la colocación de tornillos pediculares con más convergencia que en el abordaje mediano convencional. La relevancia clínica de este hecho es desconocida y se requerirían trabajos prospectivos randomizados para determinar la misma.
Conflict of interest statement
There are no conflicts of interest.
Figures


References
-
- Barber JW, Boden SD, Ganey T, Hutton WC. Biomechanical study of lumbar pedicle screws: Does convergence affect axial pullout strength? J Spinal Disord. 1998;11:215–20. - PubMed
-
- Benzel EC. Implant- bone interfaces. In: En EC Benzel, editor. Biomechanics of Spine Stabilization. Third Edition. Chapter 15. New York: Thieme Publishers; 2015. pp. 159–73.
-
- Buttermann GR, Mullin WJ. Two-level circumferential lumbar fusion comparing midline and paraspinal posterior approach: 5-year interim outcomes of a randomized, blinded, prospective study. J Spinal Disord Tech. 2015;28:E534–43. - PubMed
-
- Cho W, Cho SK, Wu C. The biomechanics of pedicle screw-based instrumentation. J Bone Joint Surg Br. 2010;92:1061–5. - PubMed
-
- Clinton JD, Silky C, Scott PL, Lindsay T, Michael GF, Matthew JM. A cost-utility analysis of lumbar decompression with and without fusion for degenerative spine disease in the elderly. Neurosurgery. 2015;77:S116–24. - PubMed
Publication types
LinkOut - more resources
Full Text Sources
Other Literature Sources
Miscellaneous
