Comparison of Four Methods of Treating Ectopic Pregnancy: A Retrospective Cohort Study
- PMID: 29375148
- PMCID: PMC5778193
- DOI: 10.1055/s-0043-122151
Comparison of Four Methods of Treating Ectopic Pregnancy: A Retrospective Cohort Study
Abstract
Objective: To compare the results of expectant management, single and multidose methotrexate (MTX) and surgical management of ectopic pregnancy (EP).
Materials and methods: In this retrospective cohort study, the original files of 233 patients who were treated for EP between May 2009 and December 2016 were analyzed. The patients were assigned to the following groups based on the applied treatment methods: Group 1, expectant management (n = 24), Group 2, single-dose MTX (n = 144), Group 3, multiple-dose MTX (n = 25), and Group 4, surgical intervention (n = 40). The following parameters were recorded and assessed: sociodemographic characteristics, pelvic ultrasonography findings (gestational sac, ectopic mass appearance, positive fetal cardiac activity), serum beta-human chorionic gonadotropin (β-hCG) levels on Day 0, Day 4, and Day 7, and surgical procedures in women that underwent surgical interventions.
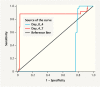
Results: The sociodemographic characteristics were similar in all four groups. The percentage of ectopic mass and positive fetal cardiac activity was greater and the diameter of the mass was larger in Group 4 than in the other groups. The β-hCG values on Day 0, Day 4, and Day 7 were statistically different between the groups (p < 0.001). The cutoff value for the β-hCG change for EP resolution was 18% between Day 0 and Day 4 (AUC = 0.726, p < 0.001) and 15% between Day 4 and Day 7 (AUC = 0.874, p < 0.001). The probability of the requirement for an additional dose of MTX was 0.78 (95% CI 0.71 - 0.87; p < 0.001) times lower in patients who had a > 18% decrease in β-hCG levels from Day 0 to Day 4 in comparison to those who had a decrease < 18% from Day 0 to Day 4. The probability of the requirement for an additional dose of MTX was 1.64 (95% CI 1.25 - 2.16; p < 0.001) times greater in patients whose reduction in β-hCG levels from Day 4 to Day 7 was < 15% in comparison to those who had > 15% reduction from Day 4 to Day 7.
Conclusions: Additional dose requirements for patients with EP may be predicted early in the changes in β-hCG levels between Day 0 and Day 4. Further prospective studies are required to elucidate this issue.
Ziel Ziel dieser Studie war es, 4 Methoden zur Behandlung einer ektopen Schwangerschaft (ES) miteinander zu vergleichen: das aktive Beobachten und Warten, die Behandlung mit Methotrexat (MTX), entweder als einmalige Gabe oder in mehrfachen Dosen, und der operative Eingriff. Material und Methoden In dieser retrospektiven Kohortenstudie wurden die originalen Patientenakten von 233 Patientinnen ausgewertet, die zwischen Mai 2009 und Dezember 2016 wegen einer ES behandelt wurden. Je nach Behandlung wurden die Patientinnen in eine der folgenden Gruppen eingeteilt: Gruppe 1 (aktives Beobachten und Warten; n = 24), Gruppe 2 (einmalige Gabe von MTX; n = 144), Gruppe 3 (mehrfache Gabe von MTX; n = 25) und Gruppe 4 (operativer Eingriff; n = 40). Die folgenden Kenngrößen wurden erfasst und ausgewertet: soziodemografische Merkmale, Ergebnisse der Beckensonografie (Fruchtsack, Erscheinungsbild der extrauterinen Masse, fetale Herztätigkeit), Serumspiegel von beta-humanem Choriongonadotropin (β-hCG) am Tag 0 sowie am 4. und 7. Tag, und Art des operativen Eingriffs bei denjenigen Frauen, die sich einem operativen Eingriff unterzogen. Ergebnisse Die soziodemografischen Merkmale waren in allen 4 Gruppen ähnlich. In der Gruppe 4 waren die Prozentsätze der ektopen Masse und der fetalen Herztätigkeit höher verglichen mit den anderen 3 Gruppen. Die β-hCG-Werte der Gruppen am Tage 0, am 4. Tag und am 7. Tag unterschieden sich statistisch signifikant (p < 0,001). Der Cut-off-Wert für β-hCG-Veränderungen, die auf eine Beendigung der ES hinwiesen, betrug 18% zwischen dem Tag 0 und dem 4. Tag (AUC = 0,726, p < 0,001) und 15% zwischen dem 4. und dem 7. Tag (AUC = 0,874, p < 0,001). Die Wahrscheinlichkeit, dass eine weitere Dosis MTX benötigt wurde, war 0,78-mal (95%-KI 0,71 – 0,87; p < 0,001) niedriger bei Patientinnen, bei denen ein Rückgang von > 18% der β-hCG-Werte zwischen dem Tag 0 und dem 4. Tag gemessen wurde, verglichen mit den Patientinnen, bei denen ein Rückgang von < 18% zwischen dem Tag 0 und dem 4. Tag verzeichnet wurde. Die Wahrscheinlichkeit, dass eine weitere Dosis MTX benötigt wurde, war 1,64-mal (95%-KI 1,25 – 2,16; p < 0,001) höher bei Patientinnen, bei denen ein Rückgang der β-hCG-Werte zwischen dem 4. und dem 7. Tag von < 15% verzeichnet wurde, verglichen mit den Frauen, bei denen der Rückgang zwischen dem 4. und dem 7. Tag > 15% betrug. Schlussfolgerungen Veränderungen der β-hCG-Werte zwischen dem Tag 0 und dem 4. Tag bei Patientinnen mit ES könnten ein frühzeitiger Hinweis auf einen zusätzlichen Bedarf an MTX-Gaben sein. Weitere prospektive Studien werden zur Klärung dieser Frage benötigt.
Keywords: ectopic pregnancy; gynecology; human chorionic gonadotropin; infertility; methotrexate; multiple dose; single dose.
Conflict of interest statement
Figures
Similar articles
-
Day 1 to day 4 serum hCG change in predicting single-dose methotrexate treatment failure for tubal ectopic pregnancies.Eur J Obstet Gynecol Reprod Biol. 2020 Dec;255:105-110. doi: 10.1016/j.ejogrb.2020.10.036. Epub 2020 Oct 18. Eur J Obstet Gynecol Reprod Biol. 2020. PMID: 33113399
-
Do serum beta-human chorionic gonadotropin levels on day 4 following methotrexate treatment of patients with ectopic pregnancy predict successful single-dose therapy?Am J Perinatol. 2006 Apr;23(3):193-6. doi: 10.1055/s-2006-934097. Epub 2006 Mar 29. Am J Perinatol. 2006. PMID: 16586235
-
Methotrexate or expectant management in women with an ectopic pregnancy or pregnancy of unknown location and low serum hCG concentrations? A randomized comparison.Hum Reprod. 2013 Jan;28(1):60-7. doi: 10.1093/humrep/des373. Epub 2012 Oct 18. Hum Reprod. 2013. PMID: 23081873 Clinical Trial.
-
Rate of hourly change in serum beta-human chorionic gonadotropin levels in ectopic pregnancy can predict the success of treatment with single-dose methotrexate: A retrospective observational study.Eur J Obstet Gynecol Reprod Biol. 2021 Oct;265:39-43. doi: 10.1016/j.ejogrb.2021.08.008. Epub 2021 Aug 9. Eur J Obstet Gynecol Reprod Biol. 2021. PMID: 34418695
-
Methotrexate vs placebo in early tubal ectopic pregnancy: a multi- centre double-blind randomised trial.Rev Recent Clin Trials. 2012 Aug;7(3):238-43. doi: 10.2174/157488712802281321. Rev Recent Clin Trials. 2012. PMID: 22540910 Review.
Cited by
-
Fertility outcomes subsequent to medical and surgical treatment for ectopic pregnancy: A retrospective cohort study in Iran.Int J Reprod Biomed. 2021 Nov 4;19(10):881-888. doi: 10.18502/ijrm.v19i10.9820. eCollection 2021 Oct. Int J Reprod Biomed. 2021. PMID: 34805728 Free PMC article.
-
Efficacy and safety of laparoscopy versus local injection with absolute ethanol in the management of tubal ectopic pregnancy.Eur J Obstet Gynecol Reprod Biol X. 2019 Apr 30;3:100032. doi: 10.1016/j.eurox.2019.100032. eCollection 2019 Jul. Eur J Obstet Gynecol Reprod Biol X. 2019. PMID: 31403121 Free PMC article.
-
Kisspeptin and Hematologic Parameters as Predictive Biomarkers for First-Trimester Abortions.Medeni Med J. 2021;36(2):98-105. doi: 10.5222/MMJ.2021.32549. Epub 2021 Jun 18. Medeni Med J. 2021. PMID: 34239761 Free PMC article.
-
Comparing four different methods for the management of ectopic pregnancy: A cross-sectional study.Int J Reprod Biomed. 2022 Apr 21;20(3):177-184. doi: 10.18502/ijrm.v20i3.10709. eCollection 2021 Mar. Int J Reprod Biomed. 2022. PMID: 35571502 Free PMC article.
References
-
- Centers for Disease Control (CDC) . Ectopic pregnancy–United States, 1988-1989. MMWR Morb Mortal Wkly Rep. 1992;41:591–594. - PubMed
-
- Farquhar C M. Ectopic pregnancy. Lancet. 2005;366:583–591. - PubMed
-
- Buckley R G, King K J, Disney J D. History and physical examination to estimate the risk of ectopic pregnancy: validation of a clinical prediction model. Ann Emerg Med. 1999;34:589–594. - PubMed
-
- Guvendag Guven E S, Dilbaz S, Dilbaz B. Comparison of single and multiple dose methotrexate therapy for unruptured tubal ectopic pregnancy: a prospective randomized study. Acta Obstet Gynecol Scand. 2010;89:889–895. - PubMed
-
- Fylstra D L. Tubal pregnancy: a review of current diagnosis and treatment. Obstet Gynecol Surv. 1998;53:320–328. - PubMed
LinkOut - more resources
Full Text Sources
Other Literature Sources