Rescue Adjuvant Vaginal Progesterone May Improve Outcomes in Cervical Cerclage Failure
- PMID: 30140107
- PMCID: PMC6102116
- DOI: 10.1055/a-0637-9324
Rescue Adjuvant Vaginal Progesterone May Improve Outcomes in Cervical Cerclage Failure
Abstract
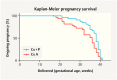
Introduction Aim of the study was to evaluate the effect of rescue adjuvant vaginal progesterone in women with ongoing, transvaginal ultrasound (TVUS)-confirmed cervical shortening despite cervical cerclage. Materials and Methods A retrospective case control study was performed of women undergoing cervical surveillance following either history- or ultrasound-indicated cervical cerclage. We compared women managed with cervical cerclage and vaginal progesterone to women managed with cervical cerclage alone. Women with a singleton pregnancy who underwent cervical cerclage were identified from a database. Data on the concurrent use of vaginal progesterone, cervical length measurements, interventions and birth outcomes were collected from patient notes and clinical pathology notes. Patients from each intervention group were matched, based on exact shortest cervical length measurements obtained during surveillance and age of gestation when the measurement was obtained. Results 66 women were matched and included in the study, based on exact shortest cervical length measurements. Each group had an identical mean shortest cervical length of 12.09 mm. The outcomes of 33 women who received both cervical cerclage and vaginal progesterone were compared to the outcomes of 33 women who were treated with cervical cerclage alone. The administration of vaginal progesterone to women with ongoing cervical shortening despite cervical cerclage was found to significantly prolong the pregnancy (36.36 weeks vs. 32.63 weeks; p = 0.0036) compared to women treated with cerclage alone. This use of rescue adjuvant vaginal progesterone was also associated with higher birth weights (2829 g vs. 2134 g; p = 0.0065) compared to women who had cervical cerclage alone; however, there was no difference in Apgar scores, composite neonatal morbidity or neonatal intensive care admission. Conclusion Women with cervical shortening despite the presence of cervical cerclage may benefit from further TVUS cervical length surveillance and the administration of vaginal progesterone if further cervical shortening occurs. Despite both groups having clinically significant shortened cervical lengths and cervical cerclage in situ, adjunct vaginal progesterone treatment resulted in older gestational age at birth and higher birth weight. Further investigation and confirmation of this finding in a larger prospective trial is warranted to explore this potential benefit for the management of preterm birth in future.
Einleitung Ziel dieser Studie war es, die Auswirkung von vaginal verabreichtem Progesteron bei Frauen mit fortlaufender Gebärmutterhalsverkürzung trotz Cerclage zu untersuchen. Die Gebärmutterhalsverkürzung wurde mithilfe von transvaginalem Ultraschall (TVUS) gemessen. Material und Methoden Es wurde eine retrospektive Fallkontrollstudie durchgeführt von Frauen, die sich einer Cerclage unterzogen wegen vorangegangener Anamnese oder wegen mit Ultraschall gemessener Gebärmutterhalsverkürzung. Frauen, die zusätzlich zur Cerclage auch vaginal verabreichtes Progesteron erhielten, wurden mit Frauen verglichen, die nur mit Cerclage behandelt wurden. Für die Studie wurden Frauen mit Einlingsschwangerschaft, die sich einer Cerclage unterzogen, in einer Datenbank identifiziert. Aus den Krankenakten und den Pathologieberichten wurden Daten über die gleichzeitige vaginale Verabreichung von Progesteron sowie Messungen der Gebärmutterhalslänge, sonstige Eingriffe und Geburtsergebnisse gesammelt. Es wurde ein Matching von Patientinnen aus den 2 Interventionsgruppen durchgeführt. Matching-Kriterien waren die kürzeste gemessene Gebärmutterhalslänge sowie das Gestationsalter bei der Messung der Gebärmutterhalslänge. Ergebnisse Insgesamt konnte ein Matching bei 66 Frauen durchgeführt werden, die daraufhin in die Studie aufgenommen wurden. Die durchschnittlich kürzeste Gebärmutterhalslänge betrug 12,09 mm in beiden Gruppen. Die Ergebnisse von 33 Frauen, die sowohl Cerclage als auch vaginal verabreichtes Progesteron erhielten, wurden mit denen von 33 Frauen verglichen, die nur mit Cerclage behandelt wurden. Die vaginale Verabreichung von Progesteron bei Frauen mit fortlaufender Gebärmutterhalsverkürzung trotz Cerclage hat die Schwangerschaftsdauer signifikant verlängert (36,36 Wochen vs. 32,63 Wochen; p = 0,0036) verglichen mit Frauen, die nur Cerclage erhielten. Der Einsatz von vaginal verabreichtem Progesteron ging auch mit einem höheren Geburtsgewicht einher (2829 g vs. 2134 g; p = 0,0065) verglichen mit Frauen, die nur Cerclage erhielten. Es gab aber keine Unterschiede in den Apgar-Werten, der neonatalen Morbidität oder der Einweisung in eine Neugeborenen-Intensivstation zwischen den 2 Gruppen. Schlussfolgerung Frauen mit fortlaufender Gebärmutterhalsverkürzung trotz Cerclage könnten von einer weiteren Überwachung des Gebärmutterhalses mit TVUS sowie der vaginalen Verabreichung von Progesteron profitieren, falls sich ihr Gebärmutterhals weiterhin verkürzt. Obwohl die Gebärmutterhalslänge in beiden Gruppen signifikant verkürzt war und alle Frauen in beiden Gruppen eine Cerclage bekommen hatten, führte die zusätzliche Behandlung mit vaginal verabreichtem Progesteron zu einem höheren Gestationsalter bei der Geburt sowie einem höheren Geburtsgewicht. Weitere Untersuchungen werden benötigt, um diese Ergebnisse und den potenziellen Nutzen für das Management der drohenden Frühgeburt in einer größeren prospektiven Studie zu bestätigen.
Keywords: cerclage; preterm birth; progesterone; short cervix.
Conflict of interest statement
Figures
References
-
- Andersen H F, Nugent C E, Wanty S D. Prediction of risk for preterm delivery by ultrasonographic measurement of cervical length. Am J Obstet Gynecol. 1990;163:859–867. - PubMed
-
- Andersen H F. Transvaginal and transabdominal ultrasonography of the uterine cervix during pregnancy. J Clin Ultrasound. 1991;19:77–83. - PubMed
-
- Okitsu O, Mimura T, Nakayama T. Early prediction of preterm delivery by transvaginal ultrasonography. Ultrasound Obstet Gynecol. 1992;2:402–409. - PubMed
-
- Iams J D, Goldenberg R L, Meis P J. The length of the cervix and the risk of spontaneous premature delivery. National Institute of Child Health and Human Development Maternal Fetal Medicine Unit Network. N Engl J Med. 1996;334:567–572. - PubMed
-
- Heath V C, Southall T R, Souka A P. Cervical length at 23 weeks gestation: prediction of spontaneous preterm delivery. Ultrasound Obstet Gynecol. 1998;12:301–303. - PubMed
LinkOut - more resources
Full Text Sources
Other Literature Sources