The Effect of Shock Burden on Heart Failure and Mortality
- PMID: 32159102
- PMCID: PMC7063602
- DOI: 10.1016/j.cjco.2019.04.003
The Effect of Shock Burden on Heart Failure and Mortality
Abstract
Background: Prior studies have demonstrated an association between appropriate implantable cardioverter defibrillator (ICD) shocks and mortality in clinical trials. The effect of shock burden on heart failure and mortality has not been previously studied in a large population-based cohort.
Methods: The cohort was derived using a comprehensive prospective ICD registry in the province of Nova Scotia with a mean follow-up of 4 ± 2.3 years. With the use of time-varying analysis, the relationship among shock burden, mortality, and heart failure hospitalization was determined.
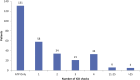
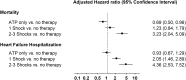
Results: A total of 776 patients (mean age of 64.8 years) were included in the study, of whom 37% received appropriate therapy during follow-up. A single ICD shock did not confer an increased mortality risk compared with no therapy (hazard ratio [HR], 1.23; 95% confidence interval [CI], 0.84-1.79; P = 0.3), but mortality risk was significantly increased with ≥ 2 shocks (HR, 3.23; 95% CI, 2.04-5.09; P < 0.0001). There was a significant increase in heart failure hospitalization associated with receiving 1 ICD shock (HR, 2.05; 95% CI, 1.46-2.89; P < 0.0001) or more than 1 ICD shock (HR, 4.36; CI, 2.53-7.52; P < 0.0001) compared with patients receiving no ICD therapy. Patients who received antitachycardia pacing alone showed no difference in heart failure hospitalization (HR, 0.93; CI, 0.67-1.29; P = 0.7) and improved survival (HR, 0.69; CI, 0.5-0.96; P = 0.03) compared with those receiving no ICD therapy.
Conclusion: Ventricular arrhythmia treated with appropriate ICD shocks is associated with an increased risk of heart failure hospitalization, whereas recurrent episodes of ventricular arrhythmia requiring shocks are associated with both higher mortality and higher heart failure hospitalization rates.
Contexte: Des études menées antérieurement ont révélé l’existence d’un lien entre l’administration appropriée de décharges électriques au moyen d’un défibrillateur cardioverteur implantable (DCI) et la mortalité au cours des essais cliniques. L’effet de telles décharges sur l’insuffisance cardiaque et la mortalité n’avait encore jamais été étudié au sein d’une cohorte d’envergure représentative de la population.
Méthodologie: La cohorte a été établie au moyen d’un registre prospectif exhaustif des DCI implantés chez des patients de la Nouvelle-Écosse ayant fait l’objet d’un suivi moyen de 4 ± 2,3 ans. La relation entre le fardeau imposé par les décharges, la mortalité et l’hospitalisation pour insuffisance cardiaque a été déterminée au moyen d’une analyse en fonction du temps.
Résultats: Au total, 776 patients (âge moyen : 64,8 ans) ont été admis dans l’étude; 37 % d’entre eux avaient reçu un traitement approprié au cours de la période de suivi. Une seule décharge délivrée par un DCI n’augmentait pas le risque de mortalité par rapport à l’absence de traitement (rapport des risques instantanés [RRI] de 1,23; intervalle de confiance [IC] à 95 %, de 0,84 à 1,79; p = 0,3), mais le risque de mortalité était significativement accru chez les patients ayant reçu ≥ 2 décharges (RRI de 3,23; IC à 95 %, de 2,04 à 5,09; p < 0,0001). Le risque d’hospitalisation pour insuffisance cardiaque s’est révélé significativement supérieur chez les sujets ayant reçu 1 décharge par DCI (RRI de 2,05; IC à 95 %, de 1,46 à 2,89; p < 0,0001) ou plus de 1 décharge par DCI (RRI de 4,36; IC à 95 %, de 2,53-7,52; p < 0,0001), comparativement à ceux n’ayant reçu aucun traitement par DCI. On n’a observé aucune différence quant à l’hospitalisation pour insuffisance cardiaque (RRI de 0,93; IC à 95 %, de 0,67 à 1,29; p = 0,7) et à l’amélioration de la survie (RRI de 0,69; IC à 95 %, de 0,5 à 0,96; p = 0,03) chez les patients qui ont reçu uniquement une stimulation antitachycardie comparativement à ceux qui n’ont reçu aucun traitement par DCI.
Conclusion: L’arythmie ventriculaire traitée de façon appropriée au moyen de décharges électriques délivrées par un DCI est associée à un risque accru d’hospitalisation pour insuffisance cardiaque, tandis que des épisodes récurrents d’arythmie ventriculaire exigeant un traitement par décharge électrique sont associés à des taux supérieurs de mortalité et d’hospitalisation pour insuffisance cardiaque.
© 2019 Canadian Cardiovascular Society. Published by Elsevier Inc.
Figures
References
-
- A comparison of antiarrhythmic-drug therapy with implantable defibrillators in patients resuscitated from near-fatal ventricular arrhythmias. The Antiarrhythmics versus Implantable Defibrillators (AVID) Investigators. N Engl J Med. 1997;337:1576–1583. - PubMed
-
- Buxton A.E., Lee K.L., Fisher J.D. A randomized study of the prevention of sudden death in patients with coronary artery disease. Multicenter Unsustained Tachycardia Trial Investigators. N Engl J Med. 1999;341:1882–1890. - PubMed
-
- Connolly S.J., Gent M., Roberts R.S. Canadian implantable defibrillator study (CIDS) : a randomized trial of the implantable cardioverter defibrillator against amiodarone. Circulation. 2000;101:1297–1302. - PubMed
-
- Moss A.J., Hall W.J., Cannom D.S. Improved survival with an implanted defibrillator in patients with coronary disease at high risk for ventricular arrhythmia. Multicenter Automatic Defibrillator Implantation Trial Investigators. N Engl J Med. 1996;335:1933–1940. - PubMed
-
- Moss A.J., Zareba W., Hall W.J. Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction. N Engl J Med. 2002;346:877–883. - PubMed
LinkOut - more resources
Full Text Sources

