[Epistaxis and anticoagulation therapy: an analysis based on health insurance data from Lower Saxony]
- PMID: 32929520
- PMCID: PMC8289754
- DOI: 10.1007/s00106-020-00940-y
[Epistaxis and anticoagulation therapy: an analysis based on health insurance data from Lower Saxony]
Erratum in
-
Erratum zu: Epistaxis und antithrombotische Medikation: eine Analyse der Daten einer gesetzlichen Krankenversicherung in Niedersachsen.HNO. 2021 Aug;69(Suppl 2):98. doi: 10.1007/s00106-021-01086-1. HNO. 2021. PMID: 34255096 Free PMC article. German. No abstract available.
Abstract
Background: Epistaxis is a common symptom in the medical practice. It is associated with various comorbidities and the use of medications, especially anticoagulants. Despite the high lifetime prevalence, there is limited data on prevalence and possible risk factors.
Methods: The study examines epistaxis care in a large patient population (AOK Lower Saxony) over a ten-year period (2007-2016). Risk factors, age at diagnosis, concomitant medication and comorbidities were analysed and the prevalence in the study period calculated.
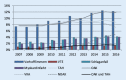
Results: 162,167 patients visited their doctors between 2007-2016 (308,947 cases). Most patients were treated as outpatients (96.6%) and 54% of patients were men. Over the study period, the prevalence of epistaxis rose by 21% (increase from 8.6 to 9.3 per 1000 insured persons per year) with a comparatively stable prevalence for the inpatient setting (0.2 per 1000 insured persons per year). In 54,105 of all epistaxis cases (17.5%), the use of antithrombotic drugs was recorded (oral anticoagulants: 9.5%). During the study period, increased prescribing of oral anticoagulants (from 7.7% of cases in 2007 to 11.8% in 2016), especially of NOAC was documented (from 0.1% of cases in 2011 to 5.1% in 2016).
Conclusion: In addition to arterial hypertension, the predominant male sex and the typical age distribution, we found that cases of epistaxis often received anticoagulation therapy. This study showed an increase of epistaxis along with rising prescriptions of NOAC. In contrast, no increase of severe epistaxis cases leading to hospitalization was found.
Zusammenfassung: HINTERGRUND: Die Epistaxis ist ein häufiges Symptom in der Arztpraxis und assoziiert mit verschiedenen Komorbiditäten und Medikamenten, insbesondere Antikoagulanzien. Trotz ihrer Alltäglichkeit gibt es nur wenige Daten zur Häufigkeit ihres Auftretens und möglichen Risikofaktoren.
Methoden: Die Studie untersuchte anhand einer großen Patientenpopulation (AOK Niedersachsen) über 10 Jahre (2007–2016) die Versorgung von Epistaxis in Niedersachsen. Alter bei Diagnose, Begleitmedikation und Komorbiditäten wurden analysiert und die Prävalenz dargestellt.
Ergebnisse: 162.167 Versicherte der AOK Niedersachen wurden zwischen 2007 und 2016 aufgrund einer Epistaxis in 308.947 Fällen ärztlich vorstellig. Die meisten Patienten wurden ausschließlich ambulant behandelt (96,6 %). Über den Studienzeitraum stieg die Prävalenz um 21 % (Anstieg von 8,7 auf 9,3 pro 1000 Versicherte/Jahr) bei stabiler Prävalenz für stationäre Vorstellungen (0,2 pro 1000 Versicherte/Jahr). Die höchsten Prävalenzen fanden sich bei Personen bis 20 und über 80 Jahre. In 17,5 % aller Epistaxisfälle wurden Antithrombotika erfasst (9,5 % orale Antikoagulanzien). Über den Studienzeitraum konnte eine erhöhte Verschreibung von Antikoagulanzien (7,7 % in 2007 auf 11,8 % in 2016, insbesondere NOAK) dokumentiert werden.
Schlussfolgerung: Neben der arteriellen Hypertonie, dem männlichen Geschlecht sowie der typischen Altersverteilung bestand auch häufig eine Medikation mit Antikoagulanzien. Über den untersuchten Zeitraum zeigte sich eine Zunahme von Epistaxisfällen bei gleichzeitig ansteigender Verschreibungshäufigkeit von NOAK, nicht jedoch von schweren hospitalisationsbedürftigen Epistaxisfällen. Eine abschließende Beurteilung hinsichtlich eines möglichen kausalen Zusammenhangs muss in weiteren Studien untersucht werden.
Keywords: Anticoagulation; Epistaxis; NOAC; Nosebleed; Prevalence.
References
-
- Petruson B, Rudin R. The frequency of epistaxis in a male population sample. Rhinology. 1975;13(3):129–133. - PubMed
-
- Bermuller C, et al. Epistaxis and anticoagulation—a medical and economic challenge? Laryngorhinootologie. 2014;93(4):249–255. - PubMed
-
- Small M, Murray JA, Maran AG. A study of patients with epistaxis requiring admission to hospital. Health Bull. 1982;40(1):20–29. - PubMed
MeSH terms
Substances
LinkOut - more resources
Full Text Sources
Medical