Abdominal and thoracic wall closure: damage control surgery's cinderella
- PMID: 34908622
- PMCID: PMC8634273
- DOI: 10.25100/cm.v52i2.4777
Abdominal and thoracic wall closure: damage control surgery's cinderella
Abstract
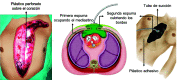
Damage control surgery principles allow delayed management of traumatic lesions and early metabolic resuscitation by performing abbreviated procedures and prompt resuscitation maneuvers in severely injured trauma patients. However, the initial physiological response to trauma and surgery, along with the hemostatic resuscitation efforts, causes important side effects on intracavitary organs such as tissue edema, increased cavity pressure, and hemodynamic collapse. Consequently, different techniques have been developed over the years for a delayed cavity closure. Nonetheless, the optimal management of abdominal and thoracic surgical closure remains controversial. This article aims to describe the indications and surgical techniques for delayed abdominal or thoracic closure following damage control surgery in severely injured trauma patients, based on the experience obtained by the Trauma and Emergency Surgery Group (CTE) of Cali, Colombia. We recommend negative pressure dressing as the gold standard technique for delayed cavity closure, associated with higher wall closure success rates and lower complication and mortality rates.
Los principios de la cirugía de control de daños consisten en realizar procedimientos abreviados que permiten diferir el manejo de la lesión traumática para lograr una resucitación metabólica temprana en pacientes severamente comprometidos en su fisiología. Sin embargo, la respuesta fisiológica inicial al trauma y a la cirugía, junto con los esfuerzos de resucitación hemostática, pueden generar edema en los órganos abdominales o torácicos, aumento de la presión en la cavidad visceral y repercusiones hemodinámicas. En consecuencia, con el paso de los años se han desarrollado técnicas para el cierre diferido de la cavidad; aunque, existen controversias sobre la técnica más adecuada para el cierre quirúrgico tanto del abdomen, como del tórax. El objetivo de este artículo es presentar las indicaciones y técnicas quirúrgicas para el cierre diferido del abdomen y tórax respecto a la cirugía de control de daños del paciente con trauma severo, a partir de la experiencia del grupo de cirugía de Trauma y Emergencias de Cali, Colombia. Se recomienda el uso de los sistemas de presión negativa como la estrategia ideal para el cierre diferido de la pared abdominal o torácica, que se asocia con una mayor tasa de cierre definitivo, una menor tasa de complicaciones y mejores resultados clínicos.
Keywords: Damage Control Surgery; Delayed Cavity Closure; Hemodynamically Unstable; Negative Pressure Dressing; Open Abdomen; Temporary Closure; Thoracic Packing.
Copyright © 2021 Colombia Medica.
Conflict of interest statement
Conflict of Interest: The authors declare that they have no conflict of interest.
Figures

















References
Publication types
MeSH terms
LinkOut - more resources
Full Text Sources

