Effectiveness of the Reverse Sural Flap in Covering Diabetic Foot Ulcers: A Systematic Review and Meta-Analysis
- PMID: 36212103
- PMCID: PMC9537716
- DOI: 10.1177/22925503211019617
Effectiveness of the Reverse Sural Flap in Covering Diabetic Foot Ulcers: A Systematic Review and Meta-Analysis
Abstract
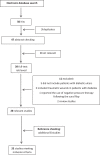
Background: The reverse sural fasciocutaneous flap (RSFCF) has been used with success to cover noncomplicated foot and ankle soft tissue defects. However, there are some controversies when it is used in patients having chronic diabetic foot ulcers. This aim of this meta-analysis was to evaluate the efficacy of RSFCF in covering diabetic foot and ankle ulcers. Methods: A systematic review was undertaken from MEDLINE, EMBASE, Web of Science, Cochrane Library, and Google Scholar. Only diabetic foot and ankle ulcers were accepted for inclusion and all study designs were included. Proximally based flaps, nondiabetic ulcers, and assisted negative pressure therapy were excluded. Suitability for inclusion was assessed by 2 reviewers. The random-effect estimate was reported for the set outcomes whenever high heterogeneity was present. Metaregression analysis was performed to identify independent risk factors for failure. Results: The search identified 33 relevant studies comprising 187 patients and flap interventions; all but 1 were case-series. The weighted outcomes were as follows: (1) the flap healing rate was 93.3% while 6.6% resulted in total necrosis, (2) the rate of partial flap necrosis was 12%, (3) venous congestion was reported in 6.6% of cases, (4) the infection rate was 8.3%, and (5) the donor site morbidity was 4.6%. No association was found between pedicle width or presence of a subcutaneous pedicle tunnel and the primary outcome of total loss. Conclusions: This review demonstrated excellent results of the flap when covering complicated or large diabetic foot and ankle ulcers. When compared to those published in the literature, our results found RSFCF to be relatively less successful in diabetic wounds than in trauma patients but more successful than in those having associated osteomyelitis and those who were treated with random local flaps.
Historique: Le lambeau fascio-cutané sural inversé (LFCSI) a couvert avec succès des anomalies non compliquées des tissus mous du pied et de la cheville. Cependant, une controverse sévit quant à son utilisation chez les patients ayant des ulcères du pied causés par un diabète chronique. La présente méta-analyse visait à évaluer l’efficacité du LFCSI sur des ulcères du pied et de la cheville causés par un diabète. Méthodologie: Les chercheurs ont réalisé une analyse systématique dans MEDLINE, EMBASE, Web of Science, Bibliothèque Cochrane et Google Scholar. Ils n’ont inclus que les ulcères du pied et de la cheville causés par le diabète, mais accepté toutes les méthodologies d’étude. Ils ont exclu les lambeaux proximaux, les ulcères non diabétiques et la thérapie assistée par pression négative. Deux examinateurs ont évalué la pertinence de l’inclusion. Ils ont précisé l’évaluation à effets aléatoires des résultats cliniques observés dès qu’une forte hétérogénéité était constatée. La méta-analyse de régression a permis d’établir les facteurs de risque d’échec. Résultats: La recherche a permis d’extraire 33 études pertinentes incluant 187 patients et interventions par lambeaux, toutes étant des séries de cas, sauf une. Les résultats pondérés s’établissaient comme suit: a) taux de guérison des lambeaux de 93,3%, et 6,6% de nécrose totale, b) taux de nécrose partielle du lambeau de 12%, c) congestion veineuse dans 6,6% des cas, d) taux d’infection de 8,3% et e) atteinte au siège du donneur de 4,6%. Aucune association n’a été constatée entre la largeur du pédicule ou la présence d’un tunnel pédiculaire sous-cutané et le résultat primaire de perte totale du lambeau. Conclusions: La présente analyse a démontré d’excellents résultats du lambeau pour couvrir des ulcères étendus et complexes du pied et de la cheville causés par le diabète. Par rapport aux résultats figurant dans les publications, les LFCSI étaient relativement moins efficaces pour les plaies causées par le diabète que par un traumatisme, mais plus efficaces que celles également associées à l’ostéomyélite ou que les lambeaux locaux aléatoires.
Keywords: diabetic foot ulcers; diabetic heel ulcers; osteomyelitis; sural flap.
© 2021 The Author(s).
Conflict of interest statement
The author(s) declared no potential conflicts of interest with respect to the research, authorship, and/or publication of this article.
Figures
References
-
- Masquelet AC, Romana MC, Wolf G. Skin island flaps supplied by the vascular axis of the sensitive superficial nerves: anatomic study and clinical experience in the leg. Plast Reconstr Surg. 1992;89(6):1115–1121. - PubMed
-
- Follmar KE, Baccarani A, Baumeister SP, Levin LS, Erdmann D. The distally based sural flap. Plast Reconstr Surg. 2007;119(6):138e–148e. - PubMed
-
- Aoki S, Tanuma K, Iwakiri I, et al. Clinical and vascular anatomical study of distally based sural flap. Ann Plast Surg. 2008;61(1):73–78. - PubMed
-
- Zhang F, Lin S, Song Y, Zhang G, Zheng H. Distally based sural neuro-lesser saphenous veno-fasciocutaneous compound flap with a low rotation point: microdissection and clinical application. Ann Plast Surg. 2009;62(4):395–404. - PubMed
-
- Whetzel TP, Barnard MA, Stokes RB. Arterial fasciocutaneous vascular territories of the lower leg. Plast Reconstr Surg. 1997;100(5):1172–1183. - PubMed
Publication types
LinkOut - more resources
Full Text Sources