Epidemiology of COVID-19 and Its Cardiac and Neurologic Complications Among Chinese and South Asians in Ontario: Waves 1, 2, and 3
- PMID: 36254328
- PMCID: PMC9568686
- DOI: 10.1016/j.cjco.2022.06.008
Epidemiology of COVID-19 and Its Cardiac and Neurologic Complications Among Chinese and South Asians in Ontario: Waves 1, 2, and 3
Abstract
Background: Although we had previously reported the cardiac and neurologic outcomes of Chinese and South Asian Ontarians in wave 1 of COVID-19, data on subsequent waves of COVID-19 remain unexamined. This is an extension study of this cohort in waves 2 and 3.
Methods: We identified adult Ontarians with a positive COVID-19 polymerase chain reaction test from January 1, 2020 to June 30, 2021, and they were classified as being Chinese or South Asian using a validated surname algorithm; we compared their outcomes of mortality, and cardiac and neurologic complications with those of the general population using multivariable logistic regression models.
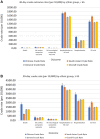
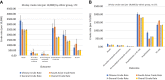
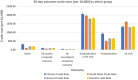
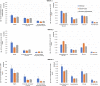
Results: Compared to the general population (n = 439,977), the Chinese population (n = 15,208) was older (mean age 44.2 vs 40.6 years, P < 0.001) and the South Asian population (n = 46,333) was younger (39.2 years, P < 0.001). The Chinese population had a higher 30-day mortality (odds ratio [OR] 1.44; 95% confidence interval [CI] 1.28-1.61) and more hospitalization or emergency department visits (OR, 1.14; 95% CI, 1.09-1.28), with a trend toward a higher incidence of cardiac complications (OR, 1.03; 95% CI, 0.87-1.12) and neurologic complications (OR, 1.23; 95% CI, 0.96-1.58). South Asians had a lower 30-day mortality (OR, 0.88; 95% CI, 0.78-0.98) but a higher incidence of hospitalization or emergency department visits (OR, 1.17; 95% CI, 1.14-1.20) with a trend toward a lower incidence of cardiac complications (OR, 0.76; 95% CI, 0.67-0.87) and neurologic complications (OR, 0.89; 95% CI, 0.73-1.09). There was also a significant difference in these outcomes between wave 1, 2 and 3, with a greater mortality in all groups in waves 2 and 3.
Conclusions: Ethnicity continues to be an important determinant of mortality, cardiac and neurologic outcomes, and healthcare use among patients with COVID-19, requiring further studies to understand factors driving these differences.
Contexte: Nous avons déjà présenté les issues cliniques cardiaques et neurologiques chez les Ontariens de descendance chinoise ou sud-asiatique pour la première vague de la pandémie de COVID-19, mais les données au sujet des vagues ultérieures n’avaient pas encore été analysées. Nous présentons ici une prolongation de cette étude de cohortes pour la seconde et la troisième vague de COVID-19.
Méthodologie: Notre analyse porte sur des adultes ontariens ayant obtenu un résultat positif à un test de COVID-19 par réaction en chaîne de la polymérase entre le 1er janvier 2020 et le 30 juin 2021. Un algorithme validé pour l’analyse des noms de famille a été utilisé pour isoler les sujets de descendance chinoise ou sud-asiatique, et leur taux de mortalité de même que les complications cardiaques et neurologiques ont été comparés à ceux de la population générale à l’aide de modèles de régression logistique multivariée.
Résultats: En comparaison de la population générale (n = 439 977), les personnes de descendance chinoise (n = 15 208) se sont révélées plus âgées (âge moyen de 44,2 ans contre 40,6 ans, P < 0,001), tandis que les personnes de descendance sud-asiatique (n = 46 333) étaient plus jeunes (39,2 ans, P < 0,001). Dans la population de descendance chinoise, le taux de mortalité après 30 jours était plus élevé (rapport de cotes [RC] de 1,44; intervalle de confiance [IC] à 95 % de 1,28 à 1,61), et davantage d’hospitalisations ou de consultations aux urgences sont survenues (RC de 1,14; IC à 95 % de 1,09 à 1,28). L’incidence de complications cardiaques (RC de 1,03; IC à 95 % de 0,87 à 1,12) et de complications neurologiques (RC de 1,23; IC à 95 % de 0,96 à 1,58) avait également tendance à être plus élevée. Chez les personnes de descendance sud-asiatique, le taux de mortalité après 30 jours était plus faible (RC de 0,88; IC à 95 % de 0,78 à 0,98), mais l’incidence d’hospitalisations ou de consultations aux urgences était plus élevée (RC de 1,17; IC à 95 % de 1,14 à 1,20). Elles présentaient également une tendance vers une plus faible incidence de complications cardiaques (RC de 0,76; IC à 95 % de 0,67 à 0,87) et de complications neurologiques (RC de 0,89; IC à 95 % de 0,73 à 1,09). Des différences significatives ont également été observées pour ces paramètres entre les vagues 1, 2 et 3 de la maladie, et le taux de mortalité était plus élevé pour tous les groupes des vagues 2 et 3.
Conclusions: L’origine ethnique demeure un déterminant important de la mortalité, des issues cliniques cardiaques et neurologiques ainsi que de l’utilisation des ressources en santé chez les patients atteints de la COVID-19. D’autres études sont toutefois nécessaires pour mieux comprendre les facteurs qui expliquent ces différences.
© 2022 The Authors.
Figures
Similar articles
-
COVID-19 and its Cardiac and Neurological Complications among Ontario Visible Minorities.Can J Neurol Sci. 2022 Jul;49(4):504-513. doi: 10.1017/cjn.2021.148. Epub 2021 Jun 24. Can J Neurol Sci. 2022. PMID: 34162448 Free PMC article.
-
The impact of shifting demographics, variants of concern and vaccination on outcomes during the first 3 COVID-19 waves in Alberta and Ontario: a retrospective cohort study.CMAJ Open. 2022 Apr 26;10(2):E400-E408. doi: 10.9778/cmajo.20210323. Print 2022 Apr-Jun. CMAJ Open. 2022. PMID: 35473827 Free PMC article.
-
The burden of asthma among the South Asian and Chinese population residing in Ontario.Can Respir J. 2014 November/December;21(6):346-350. doi: 10.1155/2014/160476. Epub 2014 Sep 3. Can Respir J. 2014. PMID: 25184509 Free PMC article.
-
Incidence of Inflammatory Bowel Disease in South Asian and Chinese People: A Population-Based Cohort Study from Ontario, Canada.Clin Epidemiol. 2021 Nov 30;13:1109-1118. doi: 10.2147/CLEP.S336517. eCollection 2021. Clin Epidemiol. 2021. PMID: 34876857 Free PMC article.
-
A population-based study of ethnicity and breast cancer stage at diagnosis in Ontario.Curr Oncol. 2015 Apr;22(2):97-104. doi: 10.3747/co.22.2359. Curr Oncol. 2015. PMID: 25908908 Free PMC article.
References
-
- Public Health Ontario COVID-19 in Ontario—a focus on diversity: January 15 to May 14, 2020. 2020 https://www.publichealthontario.ca Available at:
-
- Subedi R., Greenberg L., Turcotte M. COVID-19 mortality rates in Canada’s ethno-cultural neighborhoods. https://www150.statcan.gc.ca/n1/en/catalogue/45280001202000100079 Available at:
-
- O’Brien K., St-Jean M., Wood P., et al. COVID-19 death comorbidities in Canada. https://www150.statcan.gc.ca/n1/pub/45-28-0001/2020001/article/00087-eng... Available at:
LinkOut - more resources
Full Text Sources

