Healthcare provider knowledge, beliefs, and attitudes regarding opioids for chronic non-cancer pain in North America prior to the emergence of COVID-19: A systematic review of qualitative research
- PMID: 36874229
- PMCID: PMC9980668
- DOI: 10.1080/24740527.2022.2156331
Healthcare provider knowledge, beliefs, and attitudes regarding opioids for chronic non-cancer pain in North America prior to the emergence of COVID-19: A systematic review of qualitative research
Abstract
Background: Balance between benefits and harms of using opioids for the management of chronic noncancer pain (CNCP) must be carefully considered on a case-by-case basis. There is no one-size-fits-all approach that can be executed by prescribers and clinicians when considering this therapy.
Aim: The aim of this study was to identify barriers and facilitators for prescribing opioids for CNCP through a systematic review of qualitative literature.
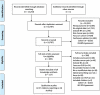
Methods: Six databases were searched from inception to June 2019 for qualitative studies reporting on provider knowledge, attitudes, beliefs, or practices pertaining to prescribing opioids for CNCP in North America. Data were extracted, risk of bias was rated, and confidence in evidence was graded.
Results: Twenty-seven studies reporting data from 599 health care providers were included. Ten themes emerged that influenced clinical decision making when prescribing opioids. Providers were more comfortable to prescribe opioids when (1) patients were actively engaged in pain self-management, (2) clear institutional prescribing policies were present and prescription drug monitoring programs were used, (3) long-standing relationships and strong therapeutic alliance were present, and (4) interprofessional supports were available. Factors that reduced likelihood of prescribing opioids included (1) uncertainty toward subjectivity of pain and efficacy of opioids, (2) concern for the patient (e.g., adverse effects) and community (i.e., diversion), (3) previous negative experiences (e.g., receiving threats), (4) difficulty enacting guidelines, and (5) organizational barriers (e.g., insufficient appointment duration and lengthy documentation).
Conclusions: Understanding barriers and facilitators that influence opioid-prescribing practices offers insight into modifiable targets for interventions that can support providers in delivering care consistent with practice guidelines.
Contexte: L’équilibre entre les avantages et les inconvénients de l’utilisation d’opioïdes pour la prise en charge de la douleur chronique non cancéreuse (CNCP) doit être soigneusement examiné au cas par cas. Il n’existe pas d’approche uniforme pouvant être adoptée par les prescripteurs et les cliniciens lorsqu’ils envisagent cette thérapie.Objectif: L’objectif de cette étude était de recenser les obstacles et les facilitateurs pour la prescription d’opioïdes pour la douleur chronique non cancéreuse par une revue systématique de la littérature qualitative.Méthodes: Six bases de données ont été consultées pour la période allant de leur création jusqu’en juin 2019 afin d’y repérer les rapports d’études qualitatives sur les connaissances, les attitudes, les croyances ou les pratiques des prestataires en matière de prescription d’opioïdes pour la douleur chronique non cancéreuse en Amérique du Nord. Les données ont été extraites, le risque de biais a été évalué et la confiance envers les données probantes a été notée.Résultats: Vingt-sept études faisant état de données provenant de 599 prestataires de soins de santé ont été incluses. Dix thèmes influençant la prise de décision clinique lors de la prescription d’opioïdes ont émergé. Les prestataires étaient plus à l’aise pour prescrire des opioïdes lorsque (1) les patients étaient activement engagés dans la prise en charge de la douleur, (2) des politiques de prescription institutionnelles claires et des programmes de surveillance des médicaments d’ordonnance étaient en place, (3) des relations de longue date et une alliance thérapeutique forte étaient présentes, et (4) du soutien interprofessionnel était disponible. Les facteurs qui réduisaient la probabilité de la prescription d’opioïdes comprenaient (1) l’incertitude à l’égard de la subjectivité de la douleur et de l’efficacité des opioïdes, (2) une préoccupation pour le patient (p. ex., effets indésirables) et la collectivité (p. ex., détournement), (3) des expériences négatives antérieures (p. ex., recevoir des menaces), (4) des difficultés à adopter des lignes directrices et (5) des obstacles organisationnels (p. ex., durée insuffisante des rendez-vous et longueur de la documentation).Conclusions: La compréhension des obstacles et des facilitateurs qui influencent les pratiques de prescription d’opioïdes permet d’avoir un aperçu des cibles modifiables pour les interventions qui peuvent aider les prestataires à fournir des soins conformes aux directives de pratique.
Keywords: chronic pain management; opioid prescribing; opioids; qualitative synthesis; systematic review.
© 2023 The Author(s). Published with license by Taylor & Francis Group, LLC.
Conflict of interest statement
The authors have no conflicts of interest to report.
Figures
References
Publication types
LinkOut - more resources
Full Text Sources