Brazilian Guideline for Exercise Test in the Adult Population - 2024
- PMID: 38896581
- PMCID: PMC11656589
- DOI: 10.36660/abc.20240110
Brazilian Guideline for Exercise Test in the Adult Population - 2024
Figures
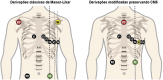
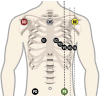

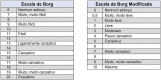
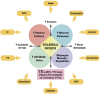
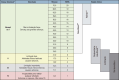
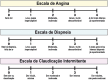

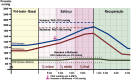
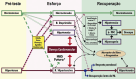
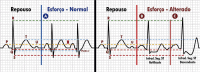
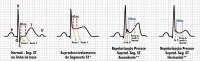

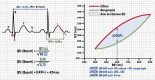
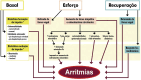

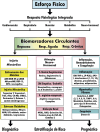

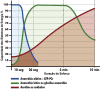
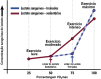

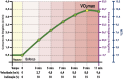

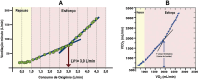

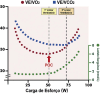

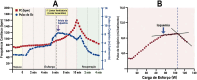
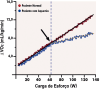
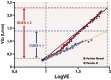
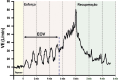

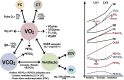

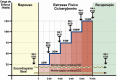
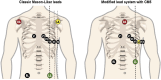
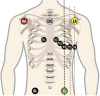


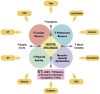
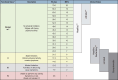
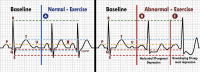
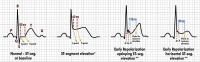
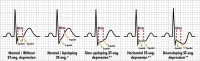
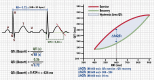
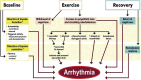

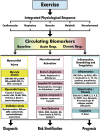
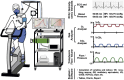
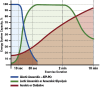
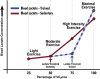
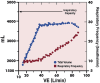
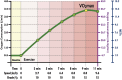
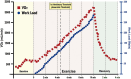
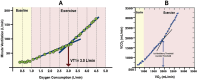
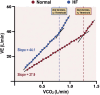
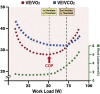
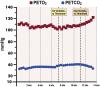
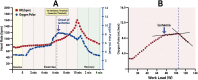
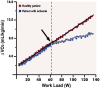
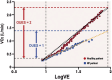
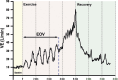
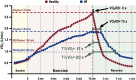
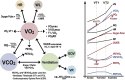
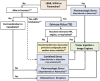
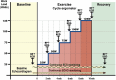
References
-
- Smarz K, Jaxa-Chamiec T, Chwyczko T, Glówczynska R, Jegier A, Niedoszytko P, et al. Cardiopulmonary exercise testing in adult cardiology - expert opinion of the Working Group of Cardiac Rehabilitation and Exercise Physiology of the Polish Cardiac Society. Kardiol Pol . 2019 7-8;77:730–756. doi: 10.33963/KP.14889. - DOI - PubMed
Publication types
MeSH terms
LinkOut - more resources
Full Text Sources

