Clinical practices related to liberation from mechanical ventilation in Latin American pediatric intensive care units: survey of the Sociedad Latino-Americana de Cuidados Intensivos Pediátricos Mechanical Ventilation Liberation Group
- PMID: 39319920
- PMCID: PMC11463992
- DOI: 10.62675/2965-2774.20240066-en
Clinical practices related to liberation from mechanical ventilation in Latin American pediatric intensive care units: survey of the Sociedad Latino-Americana de Cuidados Intensivos Pediátricos Mechanical Ventilation Liberation Group
Erratum in
-
ERRATUM.Crit Care Sci. 2024 Dec 2;36:e20240066enerr. doi: 10.62675/2965-2774.20240066-enerr. Crit Care Sci. 2024. PMID: 39630833 Free PMC article.
Abstract
Objective: To address the current practice of liberating patients from invasive mechanical ventilation in pediatric intensive care units, with a focus on the use of standardized protocols, criteria, parameters, and indications for noninvasive respiratory support postextubation.
Methods: Electronic research was carried out from November 2021 to May 2022 in Ibero-American pediatric intensive care units. Physicians and respiratory therapists participated, with a single representative for each pediatric intensive care unit included. There were no interventions.
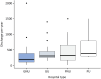
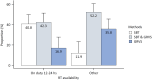
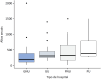
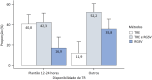
Results: The response rate was 48.9% (138/282), representing 10 Ibero-American countries. Written invasive mechanical ventilation liberation protocols were available in only 34.1% (47/138) of the pediatric intensive care units, and their use was associated with the presence of respiratory therapists (OR 3.85; 95%CI 1.79 - 8.33; p = 0.0008). The most common method of liberation involved a gradual reduction in ventilatory support plus a spontaneous breathing trial (47.1%). The mean spontaneous breathing trial duration was 60 - 120 minutes in 64.8% of the responses. The presence of a respiratory therapist in the pediatric intensive care unit was the only variable associated with the use of a spontaneous breathing trial as the primary method of liberation from invasive mechanical ventilation (OR 5.1; 95%CI 2.1 - 12.5). Noninvasive respiratory support protocols were not frequently used postextubation (40.4%). Nearly half of the respondents (43.5%) reported a preference for using bilevel positive airway pressure as the mode of noninvasive ventilation postextubation.
Conclusion: A high proportion of Ibero-American pediatric intensive care units lack liberation protocols. Our study highlights substantial variability in extubation readiness practices, underscoring the need for standardization in this process. However, the presence of a respiratory therapist was associated with increased adherence to guidelines.
Objetivo: Abordar a prática atual de desmame da ventilação mecânica invasiva de pacientes em unidades de terapia intensiva pediátrica, com foco no uso de protocolos, critérios, parâmetros e indicações padronizados para suporte respiratório não invasivo após a extubação.
Métodos: Realizou-se uma busca eletrônica de novembro de 2021 a maio de 2022 em unidades de terapia intensiva pediátrica ibero-americanas. Participaram médicos e terapeutas respiratórios, com um único representante de cada unidade de terapia intensiva pediátrica incluída. Não houve intervenções.
Resultados: A taxa de resposta foi de 48,9% (138/282), representando 10 países ibero-americanos. Em apenas 34,1% (47/138) das unidades de terapia intensiva pediátrica havia protocolos escritos de desmame de ventilação mecânica invasiva, e seu uso estava associado à presença de terapeutas respiratórios (RC 3,85; IC95% 1,79 - 8,33; p = 0,0008). O método mais comum de desmame envolveu uma redução gradual do suporte ventilatório mais um teste de respiração espontânea (47,1%). A duração média da tentativa de respiração espontânea foi de 60 a 120 minutos em 64,8% das respostas. A presença de um terapeuta respiratório na unidade de terapia intensiva pediátrica foi a única variável associada ao uso de um teste de respiração espontânea como o principal método de desmame da ventilação mecânica invasiva (RC 5,1; IC95% 2,1 - 12,5). Os protocolos de suporte respiratório não invasivo não foram usados com frequência após a extubação (40,4%). Quase metade dos respondentes (43,5%) relatou preferência pelo uso de pressão positiva de dois níveis nas vias aéreas como modo de ventilação não invasiva após a extubação.
Conclusão: Uma grande proporção de unidades de terapia intensiva pediátrica ibero-americanas não possui protocolos de desmame. Nosso estudo destaca uma variabilidade substancial nas práticas de prontidão para extubação, ressaltando a necessidade de padronização desse processo. No entanto, a presença de um terapeuta respiratório foi associada a uma maior adesão às diretrizes.
Conflict of interest statement
Figures
References
-
- Farias JA, Fernández A, Monteverde E, Flores JC, Baltodano A, Menchaca A, Poterala R, Pánico F, Johnson M, von Dessauer B, Donoso A, Zavala I, Zavala C, Troster E, Peña Y, Flamenco C, Almeida H, Nilda V, Esteban A, Latin-American Group for Mechanical Ventilation in Children Mechanical ventilation in pediatric intensive care units during the season for acute lower respiratory infection: a multicenter study. Pediatr Crit Care Med . 2012;13(2):158–164. - PubMed
-
- Wolfler A, Calderini E, Iannella E, Conti G, Biban P, Dolcini A, Pirozzi N, Racca F, Pettenazzo A, Salvo I, Network of Pediatric Intensive Care Unit Study Group Evolution of noninvasive mechanical ventilation use: a cohort study among Italian PICUs. Pediatr Crit Care Med . 2015;16(5):418–427. - PubMed
-
- Balcells Ramírez J, López-Herce Cid J, Modesto Alapont V, Grupo de Respiratorio de la Sociedad Española de Cuidados Intensivos Pediátricos [Prevalence of mechanical ventilation in pediatric intensive care units in Spain] An Pediatr (Barc) . 2004;61(6):533–541. Spanish. - PubMed
-
- Newth CJ, Venkataraman S, Willson DF, Meert KL, Harrison R, Dean JM, Pollack M, Zimmerman J, Anand KJ, Carcillo JA, Nicholson CE, Eunice Shriver Kennedy National Institute of Child Health and Human Development Collaborative Pediatric Critical Care Research Network Weaning and extubation readiness in pediatric patients. Pediatr Crit Care Med . 2009;10(1):1–11. - PMC - PubMed
MeSH terms
LinkOut - more resources
Full Text Sources